Dr. Alejo Vercesi
Médico oftálmologo. Prof. Honorario de la Universidad Nacional de Rosario. Miembro de Honorario del CAO.
Los bioadhesivos autólogos generados a partir de la propia sangre del paciente son una alternativa válida en el presente y en el futuro del tratamiento clínico y quirúrgico de diversas patologías de la superficie ocular y vítreorretinales. Comparto a continuación algunos conceptos interesantes y el detalle de algunos casos tratados por el equipo que integro junto al doctor Fernando García y la bioquímica Carina Bianchini.
Se denomina bioadhesivos a los componentes orgánicos derivados de la sangre (hemocomponentes) que pueden ser autólogos o heterólogos.
En oftalmología, además de los biológicos, se utilizan adhesivos denominados no biológicos (sintéticos), siendo el más conocido el Cianoacrilato, que no es biodegradable y puede inducir a inflamación y neovascularización.
Entre los bioadhesivos heterólogos está la malla de Fibrina a base de fibrinógeno (humano), factor XIII de la coagulación (humano), aproti- nina (bovina) y cloruro de calcio pasteurizado. También se ha reportado el Adhesivo de Fibrina intracameral como tratamiento de una perforación corneal espontánea(1) y en el reemplazo de las suturas en la cirugía del pterigión(2) (3).
Los bioadhesivos autólogos que solemos utilizar son la Malla de fibrina y el Gel plaquetario. Pueden ser utilizados en el segmento anterior, para acelerar la cicatrización de úlceras corneales(4) (5) (6) y para reemplazar a las suturas convencionales(7), en algunos casos, en calidad de costuras biológicas. Incluso, lo hemos aplicado para el cierre de agujeros totales y recidivados de mácula.
Experiencias con malla de fibrina autóloga
La alta adhesividad que posee es de gran utilidad para cerrar úlceras perforadas de la córnea. Se prepara centrifugando 20 centímetros cúbicos de sangre no coagulada a alta velocidad (4000 rpm), durante cinco a diez minutos. El hemoterapeuta procesa la sangre del paciente 30 minutos antes de entregarle la malla de fibrina en una placa de Petri al cirujano.
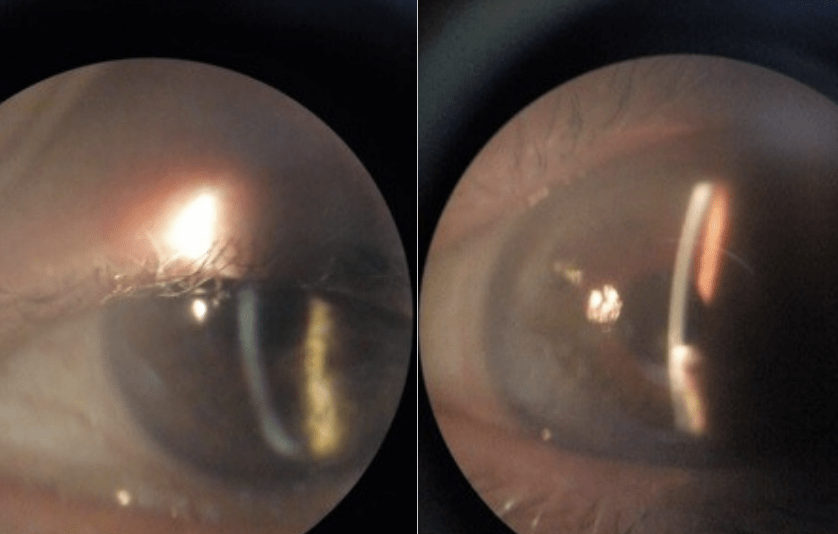
*IMAGEN 1 – PIE DE FOTO: • Caso 1: Cierre de la úlcera perforada de córnea.
CASO I
Una paciente con diagnóstico y tratamiento de larga data de Penfigoide consultó por pérdida brusca de la visión de su ojo izquierdo, que hasta entonces era el de mejor visión. Al examen biomicroscópico se constató una atalamia total y una úlcera corneal paraxial filtrante de 1 mm de extensión, aproximadamente. Se le practicó un vendaje compresivo durante 24 horas de duración. Al día siguiente se verificó la cámara anterior formada, la
paciente refirió mejoría visual y se retiró a su domicilio con vendaje compresivo.
Nuevamente consultó de urgencia por pérdida brusca de la visión. Al examen con lámpara de hendidura se visualizó la filtración de humor acuso en la zona ulcerada y se le propuso cerrarla con malla de fibrina autóloga.
Bajo anestesia tópica y sedación anestésica y previo secado de la úlcera perforada, se recortó la malla de fibrina en relación al tamaño de la úlcera y se la colocó en el interior de la úlcera constatándose la estanquidad de la cámara anterior. Cuatro días después, la cámara anterior estaba totalmente reformada, y la paciente refería una agudeza visual de 9/10 sin corrección. Pasados 6 meses de la intervención quirúrgica descripta, la paciente no presentó recidivas del cuadro.
OTRA MIRADA
*imagen 2 – Pie de foto: • Caso 2: OTC Agujero macular precio cirugía / OCT siete días poscirugía / OCT treinta días poscirugía.
CASO II
Una paciente portadora de un agujero total de mácula recidivado, previamente vitrectomizada con inyección de gas expansible y cursado con retina aplicada durante tres semanas post cirugía, nos consultó por reapertura del agujero macular. Como no había restos de limitante interna para realizar un flap invertido, se decide obturar el agujero con malla de fibrina autóloga lográndose el cierre definitivo de este con retina aplicada, durante más de un año de realizada la cirugía. La agudeza visual previa a la cirugía era de 1/10 y de
9/10 luego de la cirugía. Se le practicó entonces una nueva vitrectomía 26G, con aspiración del líquido subretinal bajo observación directa con lupa del foramen macular y se cubrió el orificio con un segmento de malla de fibrina autóloga introduciéndola con una pinza de peeling de limitante interna.
Transcurridos dos meses de dicha cirugía, la retina permanece aplicada y el agujero cerrado. La agudeza visual es del 9/10 sin corrección.
Experiencias con Gel Plaquetario Autólogo (GPA)
El procedimiento realizado para obtener GPA está basado en el protocolo desarrallado en 2020 por el grupo denominado CPC-19, encabezado por el doctor Gerardo Speroni, jefe del servicio de Hemoterapia del HPC de Mar del Plata.
La cantidad de sangre extraída oscila entre 10 y 40 cm3 según la cantidad de GPA que se requiera, teniendo en cuenta que por cada 10 cm3 de sangre se obtiene 1cm3 de PRP (plasma rico en plaquetas) y 1 cm3 de PPP (plasma pobre en plaquetas). Luego del centrifugado, a velocidad y temperatura controlada, se obtiene los tres componentes (de menor a mayor densidad): PPP es plasma acelular, PRP y, por último, los glóbulos rojos (GR).
La activación consiste en la colocación de 0,5 cm3 del preparado trombina autóloga que está en el tubo de PPP junto a 3 cm3 de PRP y 0.03 cm3 de gluconato de +Ca en una placa de Petri, se agita por unos segundos y antes que comience a forma el gel se toma el material con una jeringa para luego ser aplicado en gotas. En dos minutos se forma el gel.
El siguiente caso describe el tratamiento prescripto a un paciente con ceguera unilateral por glaucoma avanzado con superficie ocular totalmente sana y deficiencia limbar total por quemadura de córnea por álcalis en el ojo contralateral, con 1/10 de visión con la mejor corrección. Se le practica un injerto de limbo escleral autólogo del ojo ciego de tres horas de extensión. Se aplica gel plaquetario autólogo en reemplazo de las suturas para evitar toda lesión agregada a la superficie ocular. Se logra un aumento de la visión sin necesidad de drogas inmunosupresoras por tratarse de un injerto autólogo.
Asimismo, a las erosiones corneales persistentes o úlceras tróficas que no cicatrizan con los preparados farmacéuticos profesionales, la tratamos con plasma rico en factores de crecimiento derivados de las plaqueta al 50% (8)(9)(10)(11)(12)(13).
Referencias